Lachgas, ruggenprik en walking epidural
Lachgas
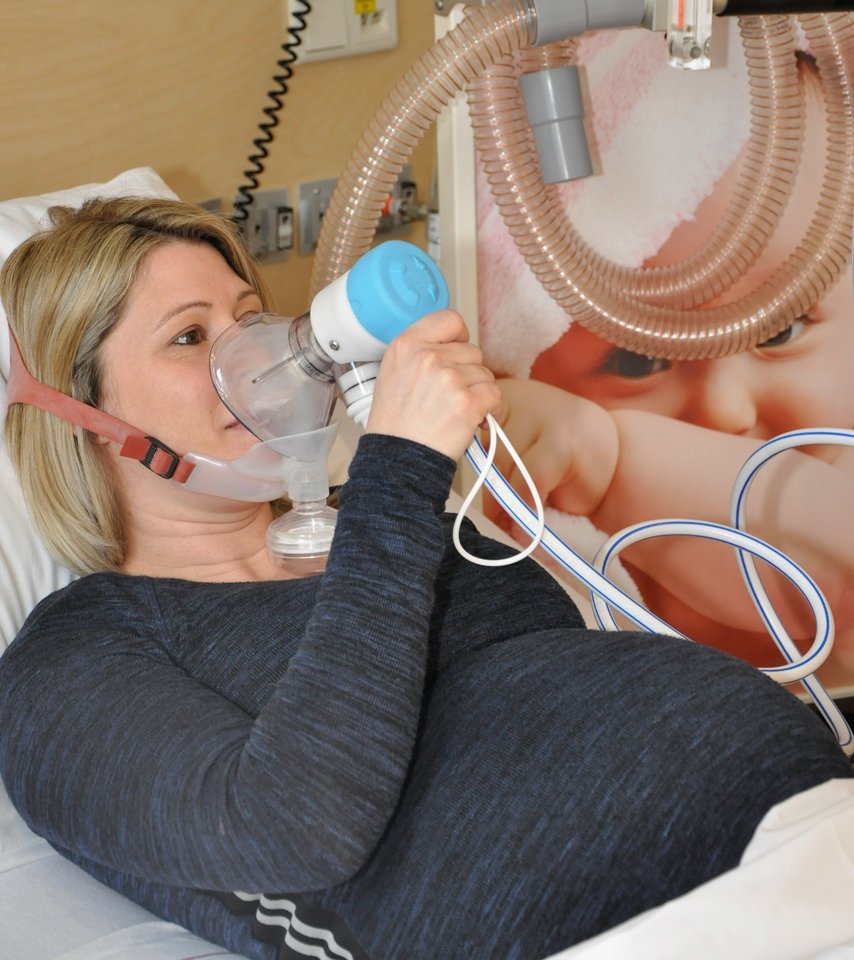
Lachgas (Relivopan®) is een mengsel van (di)stikstof(oxide)(N2O) en zuurstof (O2). Tijdens de bevalling wordt het gebruikt als pijnstilling. Het heeft een kalmerend effect en kan helpen om angst en pijn te verminderen.
Lachgas wordt toegediend via een masker (kapje) dat de barende om haar hoofd moet doen. Je ontvangt twee maskers. Het eerste masker is bedoeld om lachgas in te ademen, terwijl het tweede masker, ook wel kinmasker genoemd, de uitgeademde lucht afvoert. Je ademt het gas in wanneer je het nodig hebt, vaak aan het begin van een wee. Tijdens de bevalling kan het altijd ingezet worden, zolang de bevalling natuurlijk verloopt en er geen medische complicaties zijn. Het is geschikt voor gebruik in de ontsluitingsfase. Zodra je mag persen gaat lachgas uit.
Voordelen van lachgas
- Lachgas kan helpen om pijn en angst te verminderen tijdens de bevalling, waardoor je goed kan ontspannen.
- Je kan zelf bepalen wanneer en hoeveel lachgas je gebruikt.
- Het effect van lachgas is snel voelbaar en verdwijnt snel na het stoppen. Lachgas werkt al na 1 minuut.
- Lachgas heeft over het algemeen geen nadelige effecten op de baby.
- Je maakt de bevalling bewust mee.
- Wanneer je stopt met lachgas, is het weer snel uit je lichaam.
Nadelen van lachgas
- Lachgas is over het algemeen veilig, maar sommige vrouwen kunnen bijwerkingen ervaren, zoals duizeligheid, misselijkheid of slaperigheid. Deze bijwerkingen verdwijnen meestal snel na het stoppen met het gebruik van het gas.
- Je mag niet lopen, door de apparatuur.
- Tijdens het persen mag je geen lachgas gebruiken.
In Nederland is lachgas beschikbaar als pijnbestrijding tijdens de bevalling, maar het is niet overal gegarandeerd. Of lachgas beschikbaar is, hangt af van het ziekenhuis waar je wil gaan bevallen. Het is belangrijk om van tevoren te informeren bij jouw zorgverlener of ziekenhuis of zij lachgas aanbieden en onder welke voorwaarden.
Ruggenprik
Een ruggenprik of epidurale anesthesie (EDA) is een methode voor pijnbestrijding tijdens de bevalling. Het biedt vrouwen de mogelijkheid om de pijn van de weeën en de bevalling aanzienlijk te verminderen.
Hoe wordt een ruggenprik toegediend?
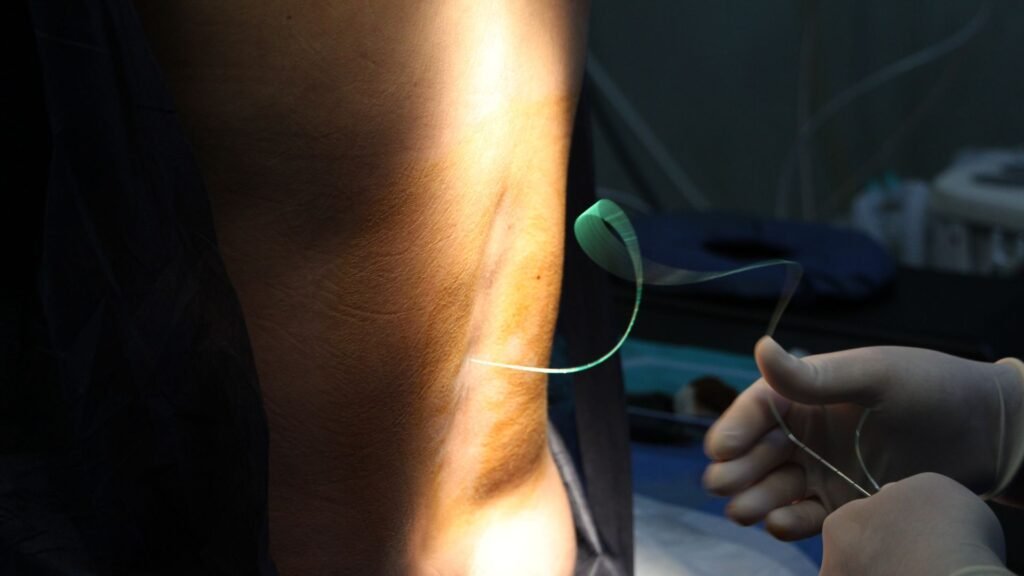
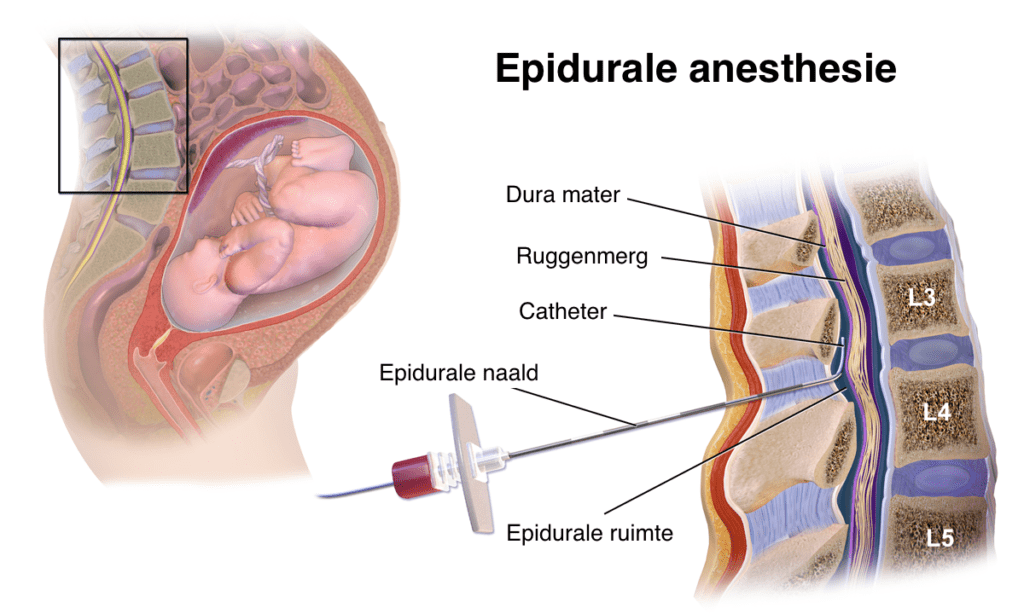
Wanneer je een ruggenprik krijgt, ga je voorover zitten om je rug zo bol mogelijk te maken. Dit helpt de anesthesioloog om gemakkelijker bij de juiste plek tussen de wervels te komen. Eerst maakt de anesthesioloog je huid schoon en geeft je een prikje voor de verdoving. Vervolgens zoekt hij met een naald de juiste plek op. Vaak lukt dit in één keer, maar soms is het nodig om het opnieuw te proberen. Langs deze naald plaatst de anesthesioloog een slangetje, de katheter, waarmee de verdovingsvloeistof kan worden toegediend.
Bij een ruggenprik wordt er een dunne katheter in de epidurale ruimte rond het ruggenmerg geplaatst. Dit gebeurt meestal in de onderrug, tussen de wervels. Als de katheter is geplaatst, kan deze worden gebruikt om medicatie toe te dienen. Deze medicatie blokkeert de pijnsignalen die naar je hersenen gaan. Hierdoor kun je tijdens de bevalling met minder pijn bewegen en ontspannen.
Kan een ruggenprik overal?
In het ziekenhuis kun je vaak op elk moment, ook in het weekend, een ruggenprik krijgen. Soms kan er echter een wachttijd zijn, bijvoorbeeld als de anesthesioloog bezig is met een spoedoperatie en/of wanneer de anesthesioloog uit huis moet komen. Sommige ziekenhuizen hebben niet standaard in de nacht een anesthesioloog in het ziekenhuis.
Voordat je de ruggenprik krijgt, controleert men eerst de conditie van de baby met een hartfilmpje > CTG (cardiotocogram). Als alles goed gaat, krijg je extra vocht via een infuus. Dit is belangrijk om een plotselinge daling van je bloeddruk na de ruggenprik te voorkomen. Ook krijg je een blaaskatheter, omdat de medicatie ervoor zorgt dat je geen aandrang voelt om te plassen. Je bent immers, indien je ruggenprik goed is gezet, verdoofd vanaf je buik tot aan je tenen.
Je mag geen ruggenprik krijgen in de volgende situaties:
- Bijvoorbeeld als je lage bloedplaatjes hebt, wat kan leiden tot een grotere kans op bloedingen.
- Als er een infectie is.
- Afwijkingen aan de wervelkolom.
- Bij bepaalde neurologische aandoeningen.
De voordelen van een ruggenprik:
- Het is de meest effectieve vorm van pijnbestrijding tijdens de bevalling als hij goed wordt geplaatst. De ruggenprik werkt dus ook beter dan een injectie met pethidine of een pompje met remifentanil. De meeste vrouwen voelen weinig pijn meer tijdens de weeën.
- Met een inleiding kan het direct geplaatst worden.
- Het kan een lange periode gebruikt worden. Met een langdurige baring en/of complicaties kan dit fijn zijn.
De nadelen van een ruggenprik:
- Continu monitoring is vereist: infuus, zuurstofmeting, bloeddrukmeting, blaaskatheter, CTG voor de baby.
- Soms kan een ruggenprik niet de gewenste pijnverlichting bieden. Werkt niet altijd voldoende! Hoewel het moeilijk te zeggen is hoe vaak dit gebeurt: Onderzoek geeft aan dat ongeveer 5-10% van de vrouwen die een ruggenprik ontvangen, niet de gewenste pijnverlichting ervaart. In zulke gevallen kan het nodig zijn om de ruggenprik opnieuw te krijgen om de pijn beter te verlichten.
- Mobiliteit: Je kunt je bed niet uit vanwege de verdoving. Een ruggenprik heeft invloed op de motorische functie in je benen. Dit betekent dat je minder controle hebt over je bewegingen. Je kunt bijvoorbeeld voelen dat je benen zwaar of gevoelloos zijn, maar je kan ze niet bewegen.
- Een ruggenprik kan niet alleen de pijn blokkeren, maar ook de motorische functie in de onderste ledematen beïnvloeden. Dit kan variëren van een verminderd gevoel tot volledige verlamming van de benen, afhankelijk van de dosering. Dit kan het moeilijk maken voor vrouwen om te bewegen of zelfs om te persen tijdens de bevalling.
- Hoofdpijn
- Misselijkheid: Misselijkheid na een ruggenprik kan verschillende oorzaken hebben. Een belangrijke reden is dat de ruggenprik de bloeddruk kan verlagen, wat leidt tot duizeligheid en misselijkheid. Dit gebeurt omdat de medicijnen die bij de ruggenprik worden gebruikt, invloed hebben op de zenuwen die de bloeddruk reguleren. Daarnaast kunnen de medicijnen zelf, zoals opioïden (krachtige pijnstillers), bijwerkingen veroorzaken, waaronder misselijkheid. Dit kan vooral het geval zijn als de dosering hoog is of als je gevoelig bent voor deze medicijnen.
- Jeuk in lichaam: Je kunt jeuk ervaren na het krijgen van een ruggenprik. Dit gebeurt vaak als gevolg van de medicijnen die tijdens de procedure worden toegediend. Deze medicijnen kunnen de afgifte van histamine verhogen, wat jeuk kan veroorzaken. Histamine is een natuurlijk voorkomende stof in ons lichaam die een belangrijke rol speelt in het immuunsysteem en allergische reacties.
- Lage bloeddruk: Een van de meest voorkomende bijwerkingen van een ruggenprik is hypotensie. Dit kan optreden wanneer de anesthesist de verdoving in de epidurale ruimte plaatst, waardoor de bloedvaten verwijden en de bloeddruk daalt. Onderzoek toont aan dat ongeveer 20-30% van de vrouwen die een ruggenprik krijgen, een significante daling van de bloeddruk ervaart. Dit kan leiden tot duizeligheid en in sommige gevallen zelfs flauwvallen, wat ook invloed kan hebben op de baby
- Verblijfskatheter: Tijdens een bevalling kan een ruggenprik ervoor zorgen dat je geen gevoel hebt in de onderrug en de benen, wat het moeilijk maakt om de aandrang om te plassen te voelen. Daarom wordt een verblijfskatheter geplaatst. Deze katheter helpt de blaas leeg te houden. Sommige vrouwen hebben een grote kans op een blaasontsteking, omdat de katheter een toegangspunt biedt voor bacteriën.
- Lage hartslag kind: Een lage hartslag bij de baby, ook wel bradycardie genoemd, kan soms optreden in combinatie met een ruggenprik tijdens de bevalling. Dit kan verschillende oorzaken hebben. Een van de meest voorkomende oorzaken is een bloeddrukdaling bij de moeder. Wanneer de bloeddruk laag is, kan dit invloed hebben op de bloedtoevoer naar de baby, wat resulteert in een verminderde zuurstoftoevoer en een lagere hartslag. Daarnaast kunnen de medicijnen die bij de ruggenprik worden gebruikt, zoals opioïden (krachtige pijnstillers), ook invloed hebben op de hartslag van de baby. Deze medicijnen kunnen de ademhaling en hartslag van zowel de moeder als de baby beïnvloeden.
- Koorts: Een van de mogelijke complicaties is koorts, wat drie tot vier keer vaker voorkomt dan bij een bevalling zonder ruggenprik. Wanneer je koorts krijgt, is het gebruikelijk dat je een antibioticum toegediend krijgt. Ook kan het zijn dat je baby na de geboorte antibioticum krijgt en gedurende minimaal 24 uur onder controle van de kinderarts staat. In dit geval zul je in het ziekenhuis moeten blijven.
- Risico zenuwschade: Bij het plaatsen van een ruggenprik is er een klein risico op zenuwschade. Dit kan gebeuren als de naald of katheter per ongeluk in contact komt met een zenuw of als er druk op een zenuw wordt uitgeoefend. De kans op langdurige zenuwschade is zeer klein (< 0,00007%). (Nederlandse Vereniging voor Anesthesiologie). Mogelijke symptomen van zenuwschade kunnen onder andere gevoelloosheid of zwak gevoel in de benen. Deze klachten zijn vaak tijdelijk en verdwijnen meestal binnen enkele weken tot maanden. In sommige gevallen kunnen de symptomen aanhouden, maar dit komt zelden voor.
- Infecties: Er is een klein risico op infectie op de plek waar de ruggenprik is ingebracht. Hoewel dit zeldzaam is, kunnen infecties in de epidurale ruimte (de ruimte tussen de wervels en het harde hersenvlies) leiden tot ernstige complicaties zoals meningitis of abcessen. Onderzoek heeft aangetoond dat de kans op infectie bij epidurale anesthesie relatief laag is. Het is nog niet precies bekend hoe vaak een epiduraal abces (een ophoping van pus) voorkomt na een ruggenprik.
- Langdurige bijwerkingen zoals aanhoudende rugpijn of veranderingen in gevoeligheid na een ruggenprik zijn zeldzaam. Studies tonen aan dat deze problemen bij minder dan 1% van de vrouwen optreden. De meeste vrouwen ervaren geen blijvende klachten na de procedure.
Dit is belangrijk om te weten! Heb ik in de video niet verteld!
Nadelen tijdens het persen:
- Een ruggenprik kan de sensatie van de weeën en de druk die ontstaat tijdens het persen verminderen. Dit kan het voor de barende moeilijker maken om te voelen wanneer ze moet persen, wat mogelijk de effectiviteit van de persen beïnvloedt.
- Een ruggenprik kan leiden tot een verminderde controle over de spieren, waardoor de barende minder krachtig kan persen. Dit kan resulteren in een langere persfase of de noodzaak van medische interventies, zoals het gebruik van vacuüm- of tangverlossing.
Nadelen voor in het kraambed
- Post-epidurale hoofdpijn: Sommige vrouwen ervaren post-epidurale hoofdpijn, wat een specifieke soort hoofdpijn is die kan optreden na het inbrengen van een ruggenprik. Dit gebeurt wanneer er per ongeluk wordt geprikt in de dura mater (de buitenste laag van het ruggenmerg), waardoor hersenvocht kan ontsnappen. Dit type hoofdpijn kan enkele dagen aanhouden en wordt vaak beschreven als een intense, zeurende pijn die verergert bij zitten of staan. Zodra je ligt gaat de hoofdpijn over en zodra je staat of zit komt het weer. De hoofdpijn kan meteen na plaatsing van ruggenprik optreden tot enkele dagen erna. (Ik heb dit in praktijk een paar keer gezien)
Walking epidural
Een “walking epidural” is een type ruggenprik dat je de mogelijkheid biedt om meer te bewegen dan bij een traditionele ruggenprik. Bij een gewone ruggenprik is de bewegingsvrijheid beperkt, omdat deze zorgt voor een grotere verdoving van het onderlichaam. Bij een walking epidural wordt er echter minder medicatie toegediend, waardoor je een deel van het gevoel en de beweging in je benen behoudt.
Een van de belangrijkste voordelen van een walking epidural is de bewegingsvrijheid die het biedt. Je kunt gemakkelijker van positie veranderen, wat de bevalling comfortabeler kan maken en de voortgang kan bevorderen. Bovendien heeft een walking epidural minder effect op de spieren, waardoor je beter in staat bent om te persen wanneer dat nodig is. Daarnaast ervaren veel vrouwen minder angst, omdat ze het gevoel hebben meer controle over hun lichaam en de bevalling te hebben. Dit kan bijdragen aan een positievere bevallingservaring. Ook is er een sneller herstel mogelijk, omdat de kans op bijwerkingen, zoals spierzwakte, kleiner is met een walking epidural. Hierdoor kun je sneller herstellen na de bevalling.
Een walking epidural kan dus een fijne optie zijn voor vrouwen die pijnbestrijding willen zonder de volledige bewegingsvrijheid te verliezen. In Nederland kan dit helaas niet in alle ziekenhuizen. Vraag bij je verloskundige om meer informatie.
